Sintomi
Il sintomo principale è il dolore alla parte bassa della schiena (lombalgia) che tende ad irradiarsi lungo gli arti inferiori sino al piede (sciatalgia) talvolta associato a formicolii e perdita di forza (debolezza). Il dolore spesso peggiora in posizione seduta o in posizione eretta tenuta per lungo tempo; al contrario la posizione supina allevia tale sintomatologia; tosse e starnuti possono, invece, esacerbarla.
Nella maggior parte dei casi, è sufficiente ricorrere ad un trattamento conservativo (riposo, fisioterapia e farmaci). Tuttavia, se il dolore è incoercibile e l'ernia è responsabile di disturbi neurologici (deficit di forza, disfunzioni intestinali o vescicali) sempre più gravi e tali da compromettere lo svolgimento delle attività quotidiane, può essere indicato un intervento chirurgico.
Trattamento
Nella maggior parte dei casi, per alleviare il dolore lombare è sufficiente ricorrere ad un trattamento conservativo che prevede: riposo funzionale, terapie fisiche riabilitative e farmaci.
Per limitare la durata e la frequenza degli episodi dolorosi provocati dall'ernia lombare è possibile, inoltre, ricorrere ad alcuni accorgimenti, come:
• Evitare sovraccarichi, traumi e movimenti troppo bruschi;
• Cercare di mantenere una postura corretta;
• Perdita di peso
.
Una regolare attività fisica è altrettanto importante per la gestione dell'ernia lombare, in quanto può aiutare a rinforzare la muscolatura e mantenere la funzione articolare.
Purtroppo, non tutte le condizioni patologiche all'origine dell'ernia lombare possono essere curate, in quanto degenerative e/o progressive, ma possono essere tenute sotto controllo o alleviate dal punto di vista sintomatologico.
Quando è indicata la chirurgia?
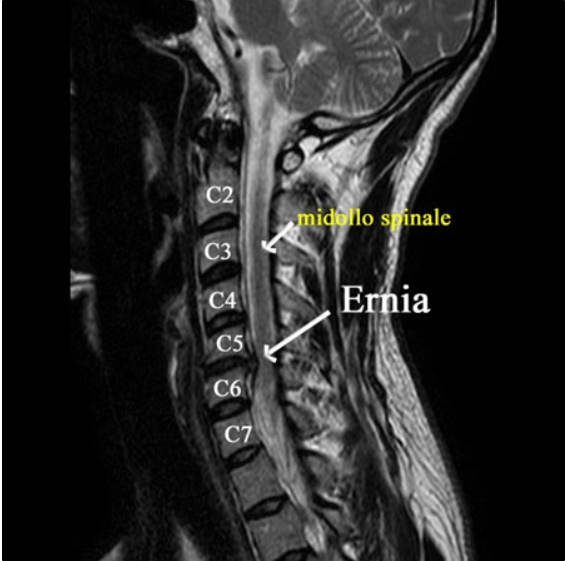
Nel caso dell'ernia lombare, la chirurgia viene eseguita generalmente quando si viene a determinare una compressione del midollo spinale o delle radici nervose tanto da produrre un peggioramento progressivo del quadro clinico, nonostante l'adesione ad un percorso riabilitativo adattato al paziente.
Il medico può consigliare l’intervento chirurgico nei seguenti casi:
• Il paziente ha problemi a camminare oppure a stare in piedi a causa della debolezza muscolare;
• Il trattamento conservativo, come l'assunzione di farmaci o fisioterapia, non riesce a migliorare i sintomi dopo sei settimane;
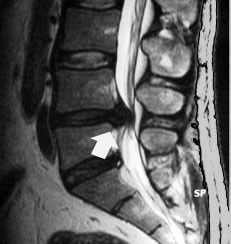
• Un frammento di nucleo polposo protrude dal disco intervertebrale comprimendo un nervo nel canale spinale;
• Il dolore che si irradia dai glutei alle gambe, fino alle braccia o al torace risulta troppo intenso per poter essere sopportato.
Discectomia
La discectomia rappresenta una delle opzioni più valide per affrontare l'ernia lombare in termini di sicurezza ed efficacia. Trattasi di una procedura mini-invasiva che si avvale dell’impiego del microscopio o dell'endoscopio intra-operatorio. Tramite una ferita cutanea di 2-3 cm nel caso di un approccio microscopico o di circa 0,5-1 cm nel caso di un approccio endoscopico, il chirurgo rimuove il materiale discale erniato che determina la compressione sulle radici nervose, liberandole. Tale intervento viene solitamente eseguito in anestesia loco-regionale. Durante il decorso post-operatorio, il paziente viene mobilizzato precocemente, viene istruito circa i movimenti corretti da eseguire e le posizioni corrette da assumere e, in assenza di complicanze, in seconda giornata post-operatoria viene dimesso. In presenza di deficit neurologici all’ingresso, il paziente viene avviato ad un percorso di fisiokinesiterapia per un precoce recupero funzionale.